

Qu’est-ce que la périostite ?
Le périoste est une fine membrane fibreuse et très vascularisée qui recouvre vos os (sauf au niveau des articulations). Il joue un rôle crucial dans la nutrition et la croissance de l’os.
La périostite est une inflammation de cette membrane, c’est en réalité le signe que l’os ne parvient plus à supporter les contraintes mécaniques qu’il subit.
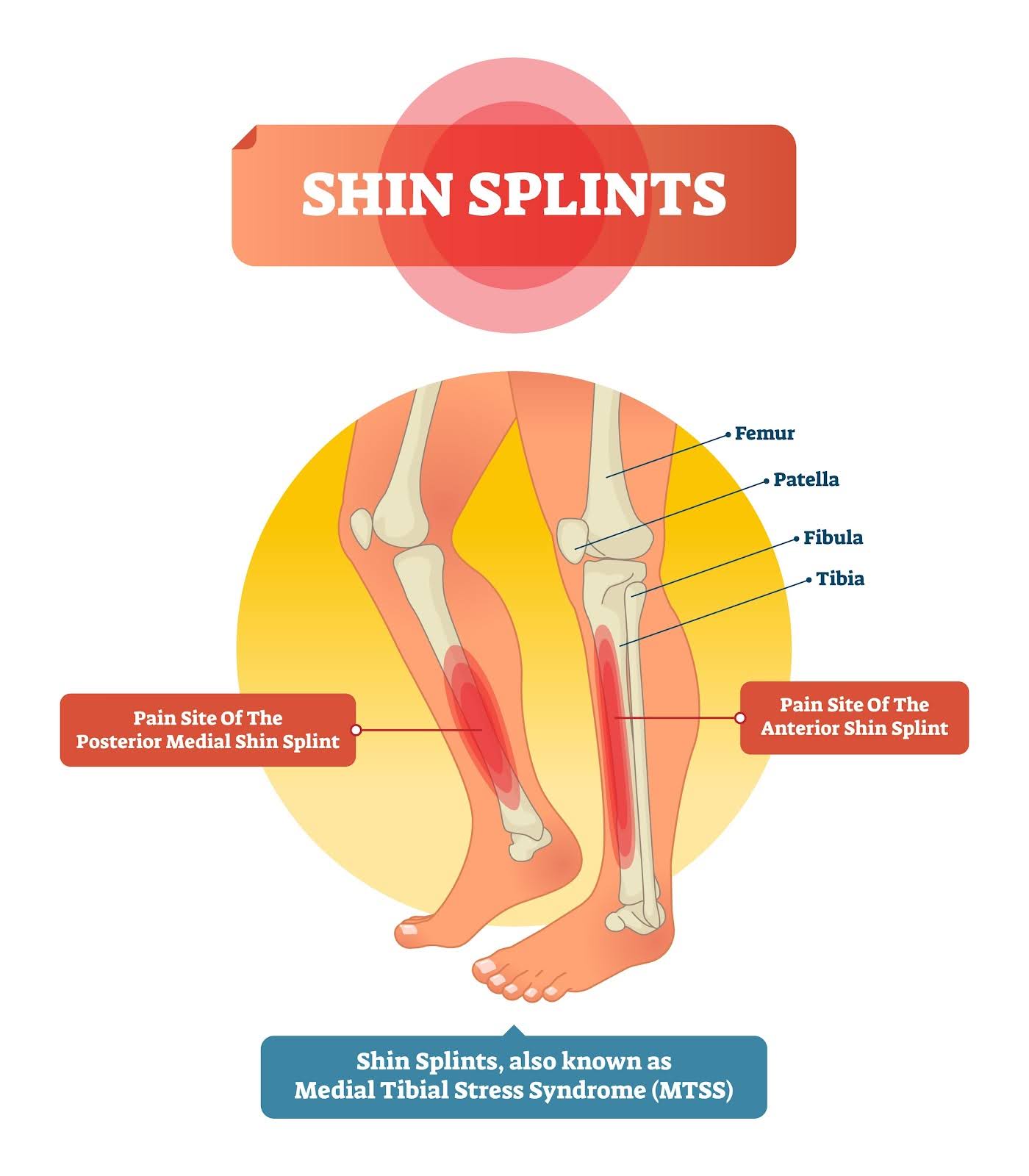
La périostite la plus courante est la périostite tibiale interne donnant des douleurs localisées le plus souvent sur la face antéro-interne distal du tibia.
Il est important de noter que les muscles soléaire et tibial postérieur sont enveloppés par l’épimysium, une membrane conjonctive qui s’insère directement sur le périoste du tibia. Par conséquent, une dysfonction ou une sollicitation inadaptée de ces muscles génère des tractions excessives sur cette membrane. À terme, ces tensions se répercutent sur le périoste, provoquant une sensibilisation, voire une inflammation.
Il existe 2 types de périostite tibiale:
La Périostite Tibiale Antérieure: se manifeste par une douleur sur la face avant et externe du tibia (sur le “tranchant” de l’os). Cause typique : Elle survient souvent chez les personnes qui marchent très vite, qui courent beaucoup en descente, ou qui ont une attaque du sol par le talon très brutale. Ce qui force le muscle de devant (muscle tibial antérieur permettant de relever le pied) à travailler en excentrique pour freiner la chute du pied
La douleur de la périostite est assez caractéristique :
Pour confirmer le diagnostic nous pouvons avoir recours à des examens complémentaires tel que la radiographie (permettant de voir l’os) pour exclure un fx de fatigue par ex , ou l’échographie (permettant de voir les tissus mous ainsi que le périoste).
Il y a 2 théories actuellement qui se discutent par rapport à ce sujet :
1 – La théorie fasciale: La traction musculo-fasciale ou l’effet “arrachement”
Vos muscles du mollet (le soléaire et le tibial postérieur) sont solidement ancrés sur le tibia via le périoste.
2 – La théorie osseuse: La surcharge mécanique (trop fort, trop vite ou trop longtemps)
On imagine souvent l’os comme un tube d’acier rigide, mais le tibia est en réalité flexible.
Les déséquilibres fonctionnels du membre inférieur peuvent aussi mener à une périostite (soit par l’effet arrachement ou par effet de surcharge que l’on vient de voir précédemment):
Nous avons traité Mme M au cabinet à l’aide de plusieurs techniques :
Après 3 sessions, Mme M ne présentait plus de douleurs à la marche, la pression directe sur le périoste ne faisait plus mal, elle pouvait sauter sur une jambe sans douleur. Une reprise progressive (= la clé) de la course à pied ainsi que du renforcement musculaire spécifique lui a été recommandée afin de laisser le temps à son corps de s’adapter face aux stress mécaniques qu’impose la course à pied.
Si vous ressentez ces symptômes, voici les premiers réflexes à adopter :
Il ne faut pas laisser une périostite s’installer, car elle peut évoluer vers une fracture de fatigue. Je vous conseille de consulter :

Article rédigé par :
Dr Gautier Tiberi DC, Chiropracteur
Grand-Baie : Anatomy Lab (by Chiropractic Care Center) , Grand-Baie La Croisette ( 2ème étage)
Moka: Wellkin Hospital & Royal Green Hospital